– Фархад Гусейнович, какие современные методики аритмологии наиболее эффективны для лечения брадиаритмии?
– Для лечения брадиаритмий издавна применяется метод имплантации электрокардиостимулятора. Со времени их возникновения эти устройства сильно эволюционировали. Сегодня имплантируется пациентам достаточно эффективное шестое-седьмое поколение электростимуляторов. До настоящего времени электроды ставятся внутрь сердца через венозное русло, но сейчас разрабатываются так называемые безэлектродные кардиостимуляторы, где стимулятор и электрод представляют собой единое устройство. Такой кардиостимулятор вводится внутрь сердца, закрепляется в мышечных слоях правого желудочка и дает стимуляцию по требованию. Кроме того, разработаны и внедрены в практику имплантации в проводящую систему сердца – это более физиологичная стимуляция.
Сейчас применяются методы модуляции сердечного ритма, не требующие имплантации кардиостимулятора, так называемая кардионейроаблация. Это воздействие на парасимпатическую автономную нервную систему для того, чтобы, скажем так, денервировать сердце. Но применение этого метода показано исключительно тем пациентам, которые имеют склонность к брадиаритмиям с доказанной нейрогенной природой. Таких приблизительно 15−20 % из всей категории пациентов с брадиаритмиями. В основном это пациенты младше 65 лет, но, по данным исследований, наилучший результат лечения брадиаритмии при помощи кардеонейроаблации достигается у лиц младше 50 лет. Остальные 80–85 % все равно нуждаются в имплантации брадиаритмических устройств.
– Что представляет собой кардионейроаблация и как она применяется при брадиаритмиях?
– Кардионейроаблация – это непосредственное воздействие на плексусы, или же нейрогенные сплетения, расположенные между левым и правым предсердиями. Мы точно определяем их местоположение, картируем с помощью специальной навигационной станции, чтобы в дальнейшем денервировать с помощью аблации именно эти структуры, минимизировав воздействие на окружающие ткани.
– Каковы преимущества новых методик кардионейроаблации по сравнению с традиционными подходами?
– Установка электрокардиостимулятора – это обычная кардиохирургическая эндоваскулярная операция. Как и при любой другой операции, здесь могут быть инфекционные осложнения, поэтому при возникновении таких осложнений приблизительно в 2−3 % случаев имплантированные устройства удаляются и повторно устанавливаются. Все это осложняет состояние пациента. Приходится бороться с инфекцией, прочищать и промывать рану. В некоторых случаях такая инфекция может перейти в сепсис, что очень опасно для жизни. Второй важный момент – при имплантации электрокардиостимулятора может возникнуть сердечная недостаточность, так как нам приходится ставить электрод через трикуспидальный клапан сердца в правый желудочек, нарушая его функцию и получая так называемую десинхронизацию, когда левый и правый желудочки сокращаются неправильно. Ведь обычно электрические импульсы, проходя по перегородке сердца, распространяются сначала на левый отдел и потом уже на правый отдел этого органа. Ну а в этом случае получается, что мы вопреки природе стимулируем сначала правый отдел сердца. Постоянное запаздывание электрического импульса к левым отделам сердца приводит к увеличению размера левого отдела сердца и к возникновению сердечной недостаточности. Выход из данной ситуации бывает сложным: приходится имплантировать еще один дополнительный электрод в левый желудочек для одновременной стимуляции и правого, и левого желудочка. Так что если рассматривать и сравнивать кардионейроаблацию и имплантацию электрокардиостимулятора, конечно же, кардионейроаблация – это более безопасный метод.
ЕСЛИ РАССМАТРИВАТЬ И СРАВНИВАТЬ КАРДИОНЕЙРОАБЛАЦИЮ И ИМПЛАНТАЦИЮ ЭЛЕКТРОКАРДИОСТИМУЛЯТОРА, КОНЕЧНО ЖЕ, ПРИ НАЛИЧИИ ПОКАЗАНИЙ КАРДИОНЕЙРОАБЛАЦИЯ – ЭТО БОЛЕЕ БЕЗОПАСНЫЙ МЕТОД
– Какие технологии и оборудование используются при лечении брадиаритмии методом кардионейроаблации?
– При проведении кардионейроаблации мы используем современную навигационную систему, которая обеспечивает высокоплотное картирование сердца. Внутрь сердца вводится специальный катетер с двадцатью очень тонкими электродами, напоминающими по форме метелку. Этот катетер позволяет детально визуализировать анатомию сердца и регистрировать электрическую активность в каждом сердечном цикле. Навигационная система одновременно передает до 20 электрических сигналов с разных участков предсердий, что позволяет собирать около 100 точек данных на каждый квадратный сантиметр поверхности камеры. Такой подход называется высокоплотным картированием. Благодаря ему мы можем с высокой точностью выявлять участки с измененными электрическими характеристиками, которые соответствуют зонам с нервными окончаниями и фрагментированными потенциалами. Это позволяет точно определить области, требующие проведения кардионейроаблации, и значительно повысить эффективность процедуры, обеспечивая оптимальный клинический результат.
– Каковы показания к применению кардионейроблации у пациентов с брадиаритмией?
– Это очень правильная постановка вопроса. Действительно, пациентов для процедуры кардионейроаблации нужно очень и очень тщательно отбирать. Эта операция проводится пациентам, которые имеют синкопальные состояния, то есть обусловленные такими вот брадиаритмиями или паузами ритма, обмороками. Мы отбираем пациентов с помощью так называемого tilt-теста. Этот тест применяют для оценки реакции организма на изменение положения тела, в частности, на переход из горизонтального положения в вертикальное. Тело человека закрепляют горизонтально на специальном столе. В этом положении ему измеряют уровень артериального давления и пульс. Затем его переводят в вертикальное положение под углом 60–70 градусов. Если в этом положении тела у человека возникает так называемое вазовагальное синкопальное состояние, или вазовагальный обморок, когда человек кратковременно теряет сознание из-за резкого падения давления и замедления сердечного ритма, значит, у него истинная нейрогенная природа синкопального состояния. В этом случае мы рассматриваем его как кандидата на операцию кардионейроаблации.
Также для отбора пациентов на операцию по кардионейроаблации проводится атропиновый тест. Пациенту внутривенно вводится атропин в определенной дозировке, затем регистрируется изменение частоты сердечных сокращений. Если у человека после введения атропина происходит увеличение или акселерация частоты сердечных сокращений (пульс поднимается на 25 % или более 90 ударов в минуту), мы рассматриваем его как кандидата на кардионейроаблацию. Возможен еще один тест: человеку дают физическую нагрузку. Если у него при этом частота сердечных сокращений также увеличится, значит, налицо превалирование симпатической нервной системы над парасимпатической в момент нагрузки. Это говорит о том, что ему также подходит кардионейроаблация.

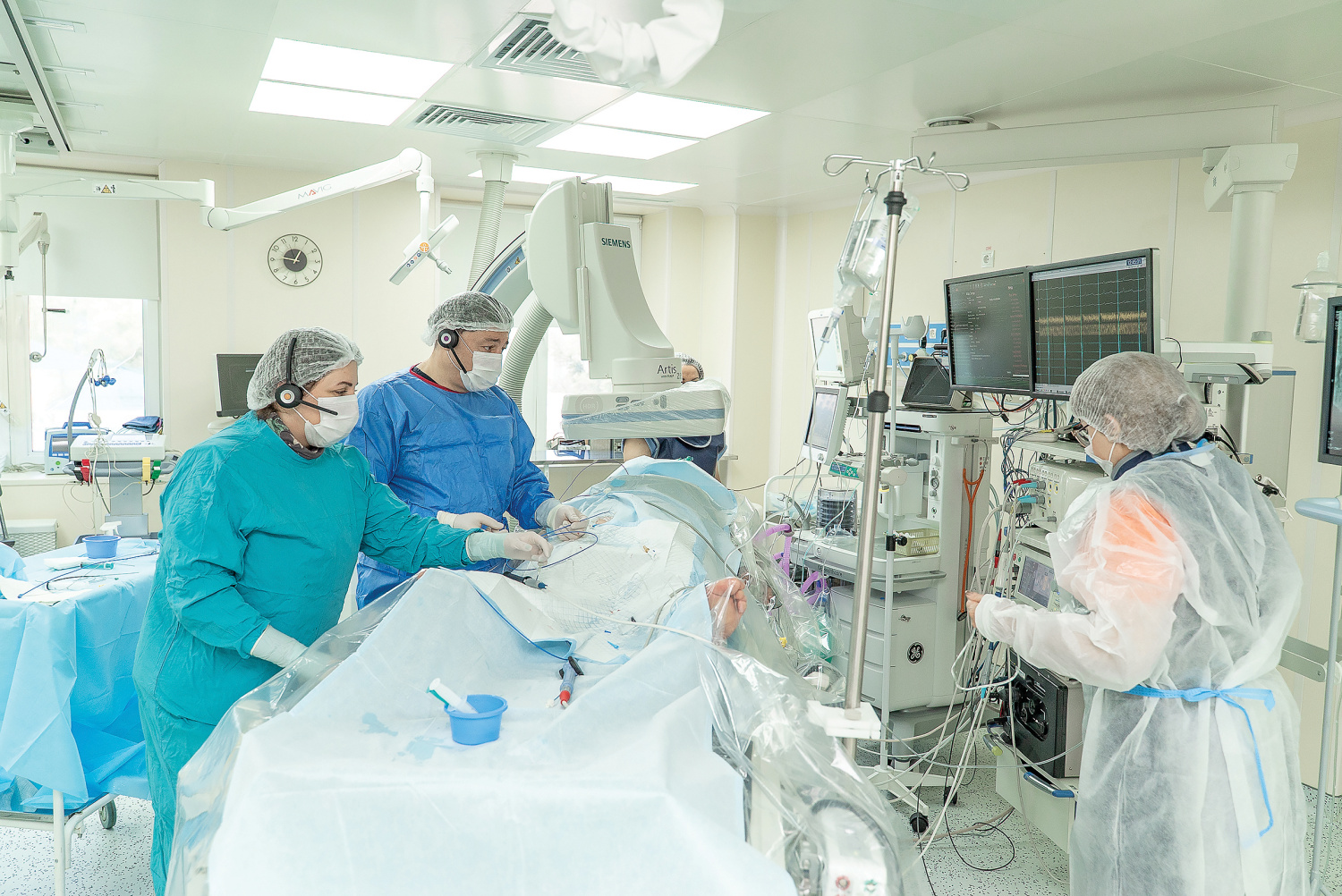
Подготовка к операции по лечению аритмии, проводится подробное картирование сердца. Фото: НИИОЗММ
– Какие результаты и прогнозы лечения брадиаритмий с использованием новых методик?
– Брадиаритмии бывают двух генезов. Они могут быть связаны с дисфункцией синусового узла, который вырабатывает импульсы, или же с дисфункцией атриовентрикулярного узла, который проводит импульсы от предсердий к желудочкам. При нарушении проведения импульсов по этой структуре мы говорим об атриовентрикулярных блокадах. Синусовый узел генерирует импульсы и задает тон всему сердцу, а атриовентрикулярный узел проводит этот импульс от верхней камеры сердца в нижнюю камеру, то есть от предсердия к желудочку. Нарушения могут быть и в первом узле, и во втором.
При дисфункции синусового узла операция кардионейроаблации дает очень хорошие результаты. Мы уже прооперировали около 110 пациентов с этим нарушением, и эффективность лечения составила 94 %. А вот дисфункция атриовентрикулярного узла представляет более сложную проблему, и эффективность операций по кардионейроаблации в этой категории пациентов составляет приблизительно 75−76 %. Однако в любом случае при тщательном отборе пациентов эффективность применения этого метода достаточно высокая.
– Какие осложнения или риски связаны с кардионейроаблацией?
– Кардионейроаблация, как и обычная аблация, может вызывать различные эндоваскулярные осложнения. Например, при пункции бедренной вены может начаться кровотечение из раны или возникнуть гематома в бедренной области, которая в течение месяца проходит без особых проблем. Еще одно осложнение значительно более тяжелое, но оно, к счастью, встречается редко: когда кардиохирурги закрывают артерию, питающую синусовый узел, может произойти блокировка этого узла. Во всем мире описано всего несколько таких случаев, но мы с ними не сталкивались. В этом случае пациенту без кардиостимулятора уже никак не обойтись. Приходится его имплантировать.
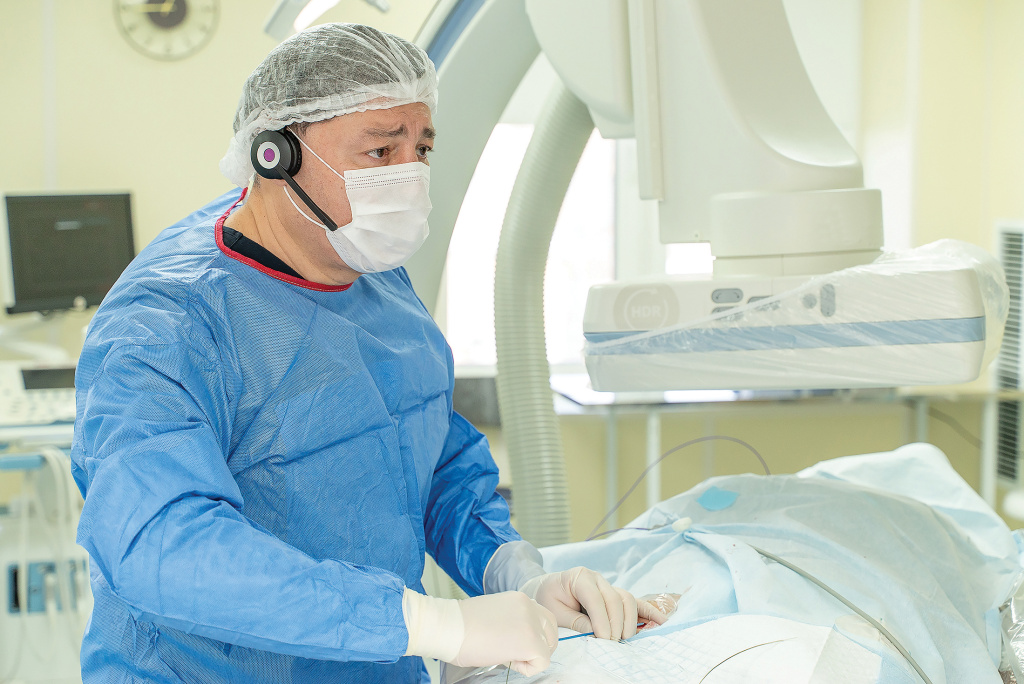
Кардионейроаблация требует предельной точности от хирурга. Фото: НИИОЗММ
– Как проходит подготовка пациента к процедуре аритмологического вмешательства?
– Еще раз повторюсь: перед операцией мы проводим пациенту все необходимые исследования. Важно, чтобы у больного не было органической патологии сердца – проблем с сосудами, с клапанами сердца, потому что изменение нервной системы сердца во время вмешательства меняет его функциональный характер. Именно поэтому мы очень тщательно обследуем пациента, прежде чем допустить его к кардионейроаблации: проводим ему электрокардиографию, эхокардиографию, холтер-мониторирование, магнитно-резонансную томографию сердца, а также tilt- и атропиновый тесты. Все эти исследования входят в базу для подготовки к данному вмешательству.
– Каковы перспективы развития кардионейроаблации и других инновационных методов в аритмологии?
– Эта методика очень молодая. Первая операция по применению кардионейроаблации была проведена в 2005 году в Бразилии. Мы начали свое исследование в 2010 году. С этого момента мы провели лечение брадиаритмий 110 пациентам, так что у нас накоплен уже достаточно хороший опыт.
Сейчас во всем мире проводят клинические исследования этой методики примерно в 12−15 стационарах. Так что она пока еще не получила широкого распространения в практике, пока идет ее апробация, нарабатывается опыт, отрабатывается техника выполнения этих операций, на основе этого опыта составляются методические рекомендации, чтобы в дальнейшем масштабировать эту технологию. В принципе процедура относительно простая, и ее могли бы выполнять многие кардиохирурги, имеющие достаточно хорошую подготовку.
Кроме того, я бы хотел отметить такой факт: вопреки расхожему мнению, нервные клетки, на которые мы воздействуем, со временем восстанавливаются. И если, например, после кардионейроаблации мы видим учащение ритма у этих пациентов приблизительно на 15−20 % выше обычного значения, то примерно через 6–8 месяцев ритм возвращается к обычным своим значениям. Пока в мире никто не может объяснить, почему так происходит, какие клетки там работали и отличаются ли новые клетки от тех, что были раньше, но тем не менее эффект от таких операций достаточно длительный.
В 2010 году, когда только начинались эти операции, мы в основном работали с пациентами, которые помимо брадиаритмии имели сопутствующую мерцательную аритмию. Эти виды аритмий часто сочетаются. Лечение чисто брадиаритмии без каких-либо сопутствующих патологий при помощи кардионейроаблации мы выполнили только в 2016 году. В следующем году будет 10 лет со времени проведения этой операции, и все это время мы очень тщательно наблюдаем за этим нашим первым пациентом. До операции при синусовом ритме у него были так называемые экстремальные паузы: по 12–13 секунд, а также трепетание предсердий. Сегодня с ним все хорошо, он ежегодно проводит холтеровское мониторирование, пересылает нам его результаты, и мы не находим каких-либо патологических изменений. То есть эта операция обеспечивает долгосрочный эффект, что является очень хорошим прогностическим признаком, который дает надежду на применение в перспективе кардионейроаблации и в других клиниках.
ПЕРЕД ОПЕРАЦИЕЙ МЫ ПРОВОДИМ ПАЦИЕНТУ ВСЕ НЕОБХОДИМЫЕ ИССЛЕДОВАНИЯ. ВАЖНО, ЧТОБЫ У БОЛЬНОГО НЕ БЫЛО ОРГАНИЧЕСКОЙ ПАТОЛОГИИ СЕРДЦА – ПРОБЛЕМ С СОСУДАМИ, С КЛАПАНАМИ СЕРДЦА
– Как меняется качество жизни пациента после применения этой новой методики лечения брадиаритмии?
– Здесь я расскажу один очень примечательный случай: я оперировал в Санкт-Петербурге молодого человека 27 лет. Он был настолько тяжело болен, что не мог выйти из дома. Даже при нагрузках пульс у него был около 30−40 ударов в минуту. Такого количества сокращений для обеспечения нужд организма просто не хватало. У пациента постоянно кружилась голова, он не мог себе позволить даже маломальских физических нагрузок. Такое состояние мы называем хронотропной недостататочностью. Человек, несмотря на свою молодость, был глубоким инвалидом. Его визит к нам был мерой отчаяния. Мы подробно обследовали этого пациента, убедились в нейрогенной природе брадиаритмии и затем провели ему кардионейроаблацию. После операции он стал себя прекрасно чувствовать, устроился на работу, стал жить полноценной жизнью. Мы за ним наблюдаем уже на протяжении двух лет. И этом случае мы также имеем хороший долгосрочный результат. Так что качество жизни наших пациентов кардинально меняется. Ведь благодаря операции они избавляются от синкопальных и пресинкопальных состояний, которые проявляются слабостью, головокружениями и даже потерей сознания, если паузы ритма превышают 5–6 секунд. К счастью, подобные вазовагальные обмороки не приводят к необратимым поражениям клеток мозга. В мировой практике описаны случаи гораздо больших пауз сердечного ритма – более 40–50 секунд, и даже они, что удивительно, не вызывают каких-либо патологических изменений.
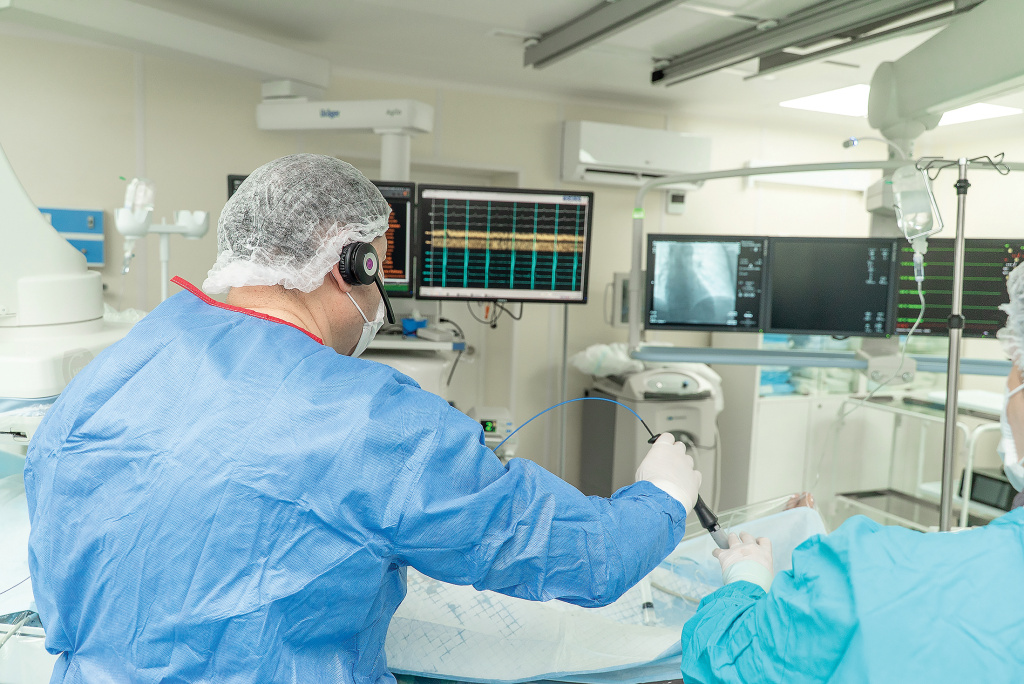
Для проведения кардионейроаблации используются самые современные навигационные системы. Фото: НИИОЗММ
– Какие рекомендации вы можете дать пациентам для профилактики и контроля брадиаритмий?
– Классические примеры вазовагального обморока нам всем не раз приходилось наблюдать хотя бы в кино: когда кисейной барышне сообщают какую-то тревожную весть, и она падает без чувств. Также человек может потерять сознание, например, при заборе крови. В этот момент происходит резкое расширение сосудов, вызывающее обвал артериального давления, то же самое происходит и при паузе сердечного ритма в случае с брадиаритмией. Результатом становится потеря сознания. После того как сосуды придут в норму и давление нормализуется, человек приходит в себя.
Обычно подобные обмороки бывают у худых, высоких и достаточно молодых пациентов – как мужчин, так и женщин, и часто они связаны с тем, что их молодым организмам просто не хватает ресурсов в виде жидкости. Соответственно, первым делом им рекомендуется обильное питье, а также нормальное потребление соли. Модная нынче бессолевая диета не для них. Ведь соль удерживает жидкость в кровяном русле. Таким людям даже прописывают дополнительное потребление соли, чтобы сохранять на должном уровне циркулирующий объем крови. Например, советуют дополнять свой рацион солеными огурцами и другими соленьями.
Второй совет – регулярно принимать контрастный душ, благодаря которому происходит непосредственная тренировка периферической нервной системы. Воздействие холодной воды дает резкое напряжение, которое, в свою очередь, вызывает паузу ритма. Горячая вода, наоборот, расширяет сосуды, расслабляет. Если чередовать горячее и холодное воздействия, то можно натренировать сердечно-сосудистую систему. Также для тренировок можно использовать вставание с кресла, с кровати, но только плавное, ни в коем случае не резкое. Такие упражнения называются tilt-тренировками.
При варикозном расширении вен рекомендуется носить компрессионный трикотаж, который, создавая окклюзию вен нижних конечностей, выталкивает кровь в верхние отделы. Все эти приемы позволяют профилактировать вазовагальные обмороки.
– Какова роль междисциплинарного подхода кардиологов и неврологов в лечении брадиаритмий с помощью кардионейроаблации?
– Безусловно, над лечением брадиаритмий специалисты этих двух профилей должны работать в тандеме, поскольку синкопальные состояния, или потери сознания, могут быть как сердечного, так и нейрогенного генеза, связанного с патологией центральной и периферической нервной системы. Важно, чтобы кардиологи и неврологи работали вместе. Это помогает понять причину синкопального состояния и решить, кто будет лечить пациента. В этом неврологи нам очень помогают.
НЕСМОТРЯ НА ТО, ЧТО ЭТА МЕТОДИКА СТАЛА В ПОСЛЕДНИЕ НЕСКОЛЬКО ЛЕТ ОСОБЕННО ПОПУЛЯРНОЙ ВО МНОГИХ СТРАНАХ МИРА, КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ ПО ЛЕЧЕНИЮ БРАДИАРИТМИЙ С ПОМОЩЬЮ КАРДИОНЕЙРОАБЛАЦИИ ДО СИХ ПОР НЕТ. МЫ СТАЛИ ПЕРВЫМИ
– Какие клинические исследования в настоящее время проводятся в области кардионейроаблации?
– Сейчас таких исследований достаточно, но десять лет назад, когда я читал первые лекции по кардионейроаблации, мои коллеги не верили в их успех, крутили пальцем у виска и возмущались: «Ну как же можно пациенту, который имеет паузу ритма более 5−7 секунд, предлагать какую-то операцию вместо установки кардиостимулятора!» Зато сейчас, по прошествии более 10 лет, это стало очень востребованным направлением, и многие стали активно заниматься кардионейроаблацией. Наш стационар в 2022 и 2023 годах получал грант от Правительства Москвы на клиническое исследование этого метода. Мы изучали технику кардионейроаблации, отрабатывали тактику отбора пациентов, купили нужное нам оборудование. Несмотря на то, что эта методика стала в последние несколько лет особенно популярной во многих странах мира, клинических рекомендаций по лечению брадиаритмий с помощью кардионейроаблации до сих пор нет. Думаю, мы здесь стали первыми, поскольку в январе 2025 года в обновленных российских рекомендациях по лечению аритмий указали, что в случае, если пациент имеет вазовагальное обморочное состояние, проходящее по кардиоингибиторному типу, то есть с паузами сердечного ритма, с эпизодами временной потери сознания, ему можно проводить кардионейроаблацию. Пока в мире таких рекомендаций больше нигде нет. Думаю, буквально через год или два многие страны также включат этот метод в свои национальные клинические рекомендации, но сегодня в этой области мы являемся пионерами.