В московский НИИ неотложной детской хирургии и травматологии часто поступают дети с черепно-мозговыми, позвоночно-спинномозговыми, сочетанными травмами. Врачи проводят им сложнейшие операции, а далее таким тяжелым пациентам необходима реабилитация. Как организован этот этап медицинской помощи?
Молодое направление с вековыми традициями
Детская травматология и восстановительная медицина в России и Москве имеют давнюю историю. Первые хирургические койки для травмированных пациентов появились в начале ХХ века на базе Общества сестер милосердия, а в 1924 году — при военном госпитале были организованы специальные палаты для травмированных детей. В 1934 году в нашей стране формируется направление детской травматологии, основоположником которого стал выдающийся хирург Николай Дамье, работавший в детской городской больнице № 20 имени К. А. Тимирязева. Именно благодаря Н. Г. Дамье и его соратникам в 20-й детской больнице активно развивается детская травматология и неотложная хирургия. С 1982 года больница официально становится базой НИИ педиатрии РАМН, в 1988 году создается первая в мире выездная специализированная бригада специалистов для оказания неотложной специализированной хирургической помощи детям, получившим серьезные травмы во время катастроф, землетрясений, войн. При необходимости дети доставлялись в клинику, где им оказывалась хирургическая помощь и проводились восстановительные мероприятия.
СОТРУДНИКИ ИНСТИТУТА НАКОПИЛИ КОЛОССАЛЬНЫЙ ОПЫТ ОКАЗАНИЯ СПЕЦИАЛИЗИРОВАННОЙ НЕОТЛОЖНОЙ ПОМОЩИ ДЕТЯМ С ТЯЖЕЛЫМИ ТРАВМАМИ, РАЗРАБОТАЛИ НЕМАЛО СОБСТВЕННЫХ ПОДХОДОВ
Сотрудники института накопили колоссальный опыт оказания специализированной неотложной помощи детям с тяжелыми травмами, разработали немало собственных подходов. Не случайно на базе ДГКБ № 20 в 2003 году создается НИИ неотложной детской хирургии и травматологии (НИИ НДХиТ), директор которого — знаменитый детский хирург Леонид Михайлович Рошаль.
Начали с изучения опыта коллег
При создании института быстро встал вопрос, что делать с пациентами, которые благодаря усилиям врачей-реаниматологов, нейрохирургов, хирургов, травматологов выжили после тяжелейших травм (ранее они считались смертельными), но приобрели серьезные последствия, такие как вегетативное или прочее сниженное состояние, спастика, нарушение глотания, кормление через гастростому, дыхание через трахеостому. Именно тогда было принято решение создать в НИИ НДХиТ современное отделение медицинской реабилитации детей, где их восстановлением займутся квалифицированные специалисты, для которых будут созданы все необходимые условия. Реабилитационные центры, в том числе детские, на тот момент имелись в ведении Департамента труда и соцзащиты населения и другой ведомственной подчиненности. Однако такими тяжелыми пациентами они не имели возможности заниматься.

После решения неотложных хирургических задач важно как можно быстрее вертикализировать пациента. Фото: НИИОЗММ ДЗМ
Поскольку еще не было приказа по организации реабилитационной помощи населению в России (он появился значительно позже, в декабре 2012 года), мы прежде всего приступили к изучению отечественного опыта: НИИ нейрохирургии имени академика Н. Н. Бурденко (позже НМИЦ), Санкт-Петербургского РНИИ нейрохирургии имени А. Л. Поленова (ныне НМИЦ имени В. А. Алмазова), московского Центра нейрореабилитации и патологии речи, создателем и бессменным руководителем которого долгие годы был Виктор Маркович Шкловский — человек, благодаря которому у нас в стране возникло направление нейрореабилитации. Изучался и зарубежный опыт, мы посетили несколько реабилитационных центров в Швейцарии, Германии, Великобритании, Испании, Сингапуре.
Работа по организации реабилитационной службы началась с подбора специалистов — пригласили на работу неврологов, педагогов-дефектологов, медицинских психологов, нейропсихологов, нейропсихиатра, логопедов, инструкторов-методистов ЛФК с опытом работы в области нейрореабилитации. Работающие в институте специалисты по физиотерапии на тот момент уже хорошо продвинулись в вопросах физиотерапевтического лечения детей с тяжелой травмой и хирургической патологией. Привнесенные новыми сотрудниками технологии восстановления таких тяжелых пациентов, а также уже наработанный имеющимися специалистами опыт легли в основу современной модели медицинской реабилитации детей с тяжелой травмой/нейротравмой. Медицинская реабилитация в институте превратилась из пассивных восстановительных мероприятий в активный процесс, в котором пациент и его родители участвуют самым непосредственным образом.
Доказано, что, даже находясь в вегетативном состоянии сознания, человек выдает в мир до трехсот различных сигналов. Надо эти сигналы научиться улавливать, понимать и работать с ними. Одна из наших сотрудниц, медицинский психолог, ориентирована именно на работу с пациентами со сниженным сознанием. Она работает как с ребенком, так и с родителями: обучает их видеть эти сигналы, а затем — стимулировать и развивать их.
Вначале при организации отделения мы думали, что нам потребуется много разных кабинетов для организации работы физиотерапевтического отделения (светолечения, электро-, магнито-, ультразвуко-, лазеро-, теплолечения и пр.). Однако обеспечение современным высокотехнологичным оборудованием позволило все физиотерапевтические аппараты сгруппировать в одном кабинете отделения реабилитации и в специализированных отделениях, а также сформировать уникальные мобильные физиотерапевтические стойки со всеми необходимыми факторами, с ними легче подъезжать к постели пациента и выполнять необходимое физиотерапевтическое лечение.
Освободившиеся кабинеты были рационально использованы для развертывания кабинетов кинезио-, механо-, рефлексотерапии, психолого-педагогической реабилитации.
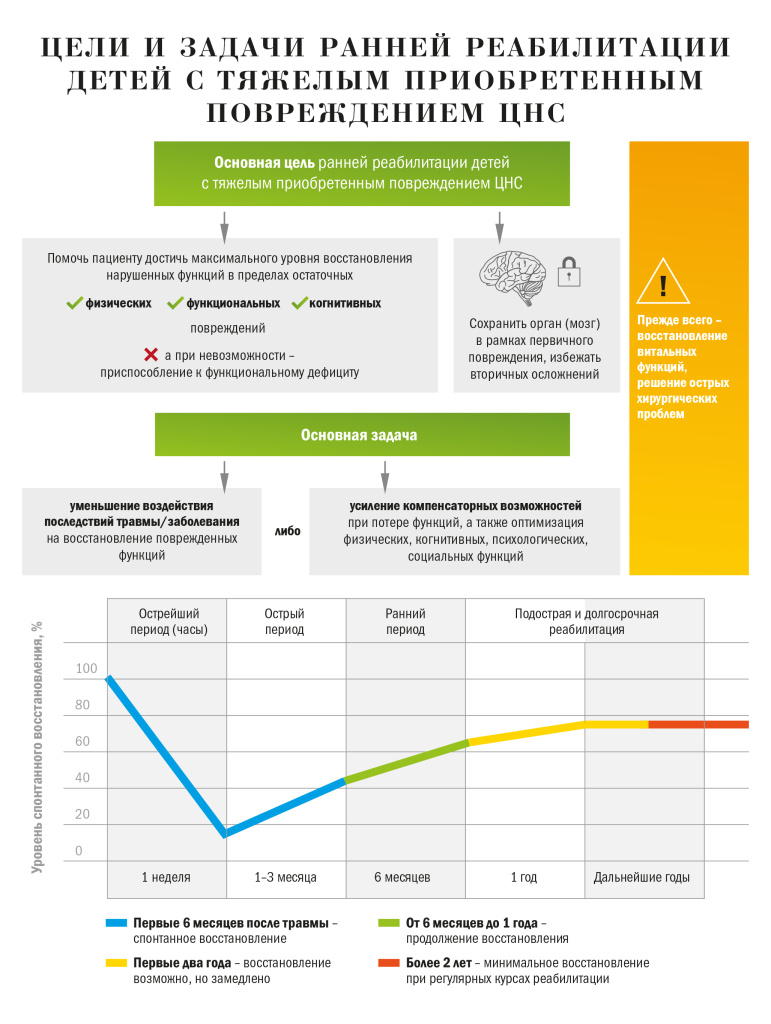
Источник: по данным НИИ НДХиТ ДЗМ
Нам удалось создать структуру, позволяющую оказывать этапную реабилитационную помощь детям с тяжелой хирургической патологией и травмой от начала до ее логического завершения — восстановления или компенсации/замещения утраченных функций, чтобы ребенок смог дальше уже войти в социум и полноценно жить и развиваться. В этом задача медицинской реабилитации, она представляет собой комплекс медицинских, психологических, педагогических, социальных и прочих мероприятий, которые направлены на восстановление функций, утраченных во время заболевания или вследствие травмы. Ребенок развивался в соответствии с физическими и психологическими возрастными особенностями. Наша цель — вернуть его к тому состоянию, бывшему у него до травмы. Мы должны постараться, насколько это возможно, вернуть ему те движения, навыки, умения, которыми он обладал ранее, когда был здоров.
Формирование структуры реабилитационной службы
Реабилитационная служба НИИ НДХиТ представлена научно-клиническим отделом с разными отделениями. Первоначально она была состояла из трех отделений — физиотерапии, лечебной физкультуры и механорефлексотерапии, а также психолого-педагогического отделения. В процессе работы пришло понимание невозможности отделить физиотерапию от ЛФК и механотерапии, поскольку они вместе работают на физическую и двигательную реабилитацию. В результате наша реабилитационная служба состоит из двух подразделений — научно-клинических отделений физической и психолого-педагогической реабилитации. Физическая группа представлена отделениями физиотерапии, ЛФК, механо-кинезо-рефлексотерапии; психолого-педагогическая группа включает медицинских психологов, нейропсихологов, логопедов, которые работают над восстановлением глотания, речи, педагогов-дефектологов, нейропсихиатра. Позже реабилитационную службу института пополнило санаторно-курортное отделение, оно работает как второй этап реабилитации для травмированных пациентов.
У ДЕТЕЙ С ОСТРЫМИ ТЯЖЕЛЫМИ ПРИОБРЕТЕННЫМИ ЗАБОЛЕВАНИЯМИ И ТРАВМАМИ РЕАБИЛИТАЦИЯ ИМЕЕТ ЗНАЧИТЕЛЬНЫЕ ПАТОГЕНЕТИЧЕСКИЕ И ПАТОМОРФОЛОГИЧЕСКИЕ ОСОБЕННОСТИ, СВОИ ТЕХНОЛОГИИ И ЗАДАЧИ
Организуя реабилитационную помощь нашим пациентам, мы пришли к выводу, что необходимо создавать реабилитационные команды под определенные виды травм: одна группа должна заниматься тяжелыми пациентами хирургического отделения, другая — оказывать помощь детям с черепно-мозговой травмой (но и тут разделение: одна подгруппа будет заниматься пациентами со сниженным сознанием, вторая — пациентами, которые пришли в сознание, но имеют массу двигательных и когнитивных проблем). Забегая немного вперед, скажу, что сейчас у нас сформирована также группа, которая занимается легкой черепно-мозговой травмой. Отдельные команды мы создали для восстановления пациентов с несложными переломами позвоночника, скелетной травмой, тяжелой спинномозговой травмой. Большую помощь в организации нашей службы и разработке всей необходимой документации нам оказала главный специалист по медицинской реабилитации Минздрава России Галина Евгеньевна Иванова.
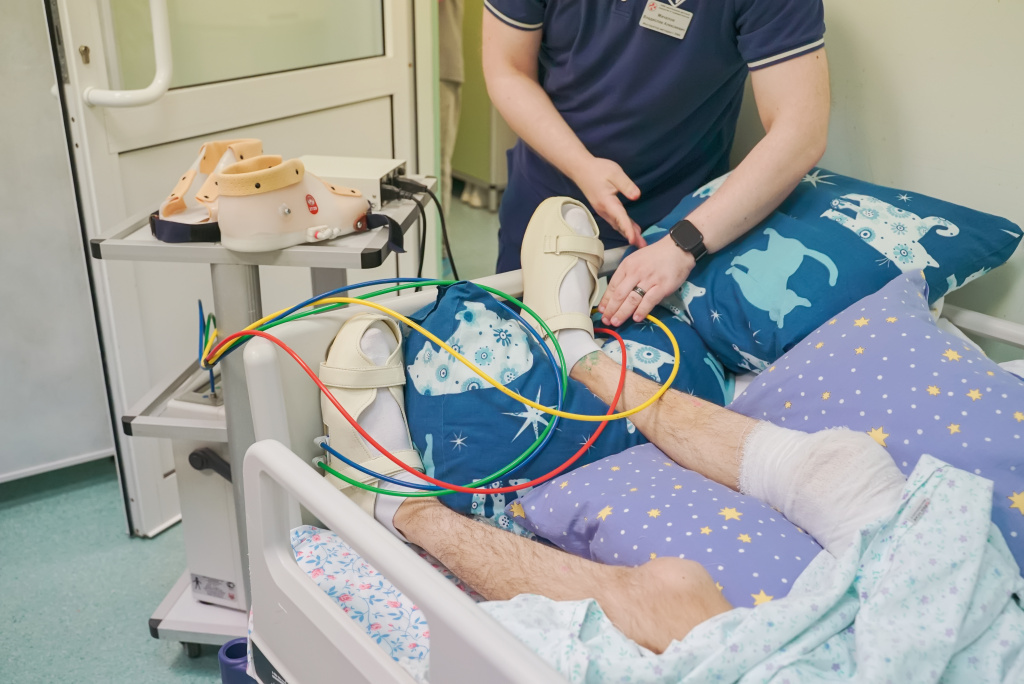
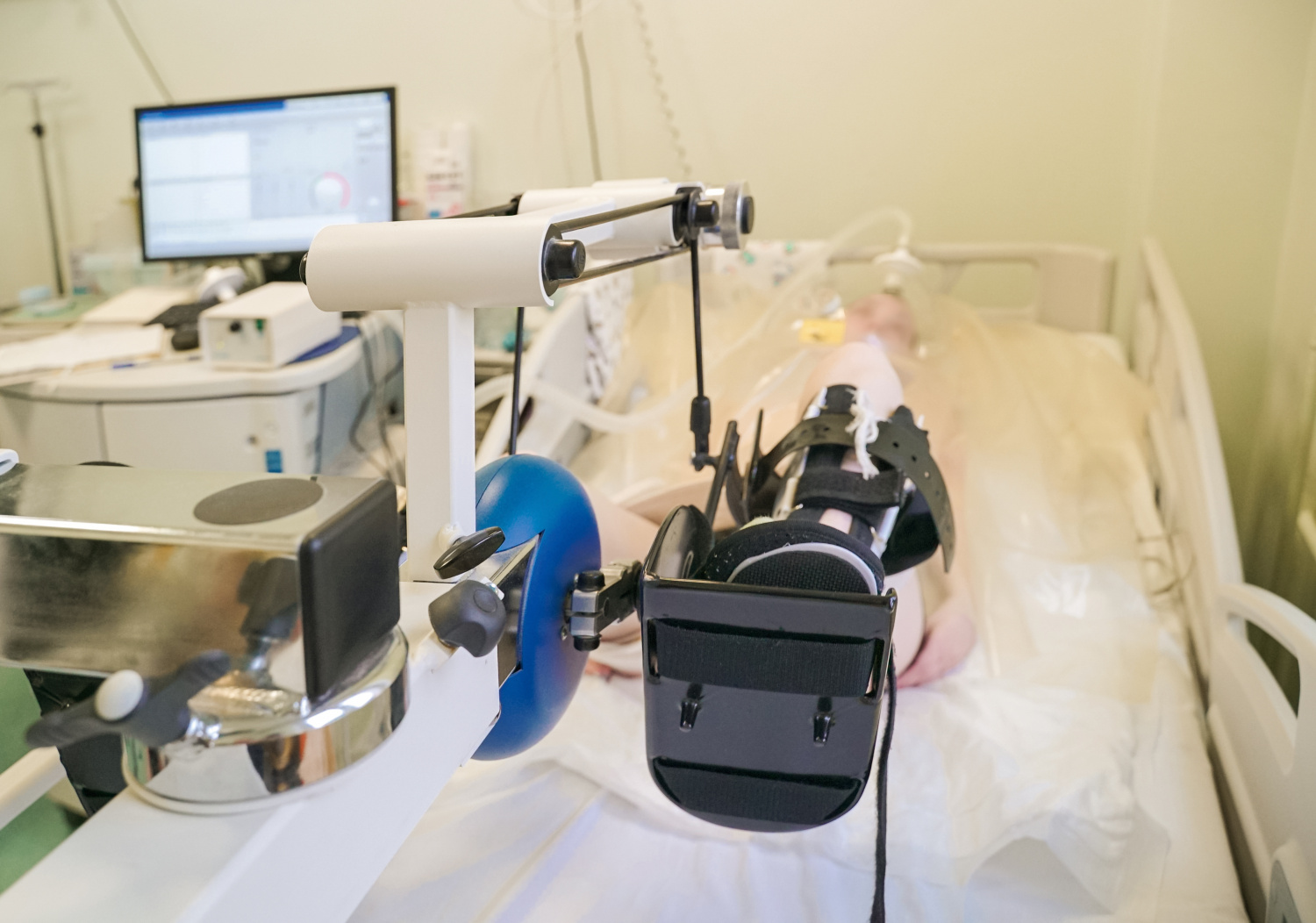
Очень хороший эффект у обездвиженных пациентов дают пневмоботинки. Технология пришла к нам из космической медицины. Фото: НИИОЗММ ДЗМ
Первый и второй этапы медицинской реабилитации
Медицинская реабилитация — это очень сложный комплексный трудозатратный, этапный процесс. Причем у детей с острыми тяжелыми приобретенными заболеваниями и травмами реабилитация имеет значительные патогенетические и патоморфологические особенности, а также особенности в реабилитационных технологиях и задачах по сравнению с реабилитацией детей с хроническими, врожденными, дегенеративными заболеваниями.
Первый этап реабилитации проходит в круглосуточных стационарах в отделениях реанимации или на специализированных койках, куда первоначально поступает пациент с заболеванием или травмой.
Меня часто спрашивают, когда надо начинать реабилитацию, на что я неизменно отвечаю: «Как только ребенок перестал умирать». Вот с этого момента мы и приступаем к реабилитационным мероприятиям. На каждом этапе будут свои цели, задачи, своя команда. В процессе нашей работы наш первый этап ранней реабилитации тоже разделился на несколько подэтапов.
Первый подэтап проходит в отделении реанимации. Активно заниматься реабилитацией там не получится, задача реабилитолога на этом этапе — помочь врачам, предотвратить возникновение вторичных осложнений. Это правильное позиционирование, ранняя вертикализация путем поднимания головного конца кровати, работа с суставами, потому что очень быстро возникают контрактуры, профилактика тромбоза глубоких вен. Кроме того, тяжелая травма ускоряет и без того очень высокий метаболизм ребенка. И если неправильно его кормить, не организовать ему адекватную нутритивную и метаболическую поддержку с использованием микро- и макроэлементов, если не сбалансировать его питание по количеству белков, жиров и углеводов, ребенок моментально начнет терять азот, из мышц будет быстро уходить белок, стремительно разовьется атрофия, будет падать вес, что всегда способствует развитию вторичных осложнений, в т. ч. пролежней.
В отделении реанимации с первых дней с пациентом начинают работать специалисты физиотерапии, применяя те или иные физические факторы в соответствии с поставленными задачами (обезболивание, уменьшение отека и воспаления, улучшение регенерации тканей и венозного оттока и т. д.). Кроме того, по мере ликвидации угрозы жизни с родителями, находящимися в состоянии шока, начинают работать медицинские психологи, которые также подключаются и к работе с ребенком по мере выхода его в сознание.
В реанимации детей стараются долго не задерживать, и как только ребенок начинает самостоятельно дышать (даже через трахеостому), он снимается с ИВЛ, и мы стараемся его тут же перевести в палату интенсивной терапии, где начинается второй подэтап ранней реабилитации. Здесь к задачам первого подэтапа будет добавляться повышение активности, адаптация организма ребенка к физическим и психическим нагрузкам. Главное на этом этапе, если решены неотложные хирургические задачи, — как можно быстрее вертикализировать пациента. Делается это постепенно, начиная с подъема головного конца кровати, потом опускание ног, выстаивание у кровати, высадка в инвалидное кресло. Надо постараться быстро дать ребенку опорную нагрузку на ноги, чтобы избежать проблем с опорно-двигательным аппаратом, остеопорозом.
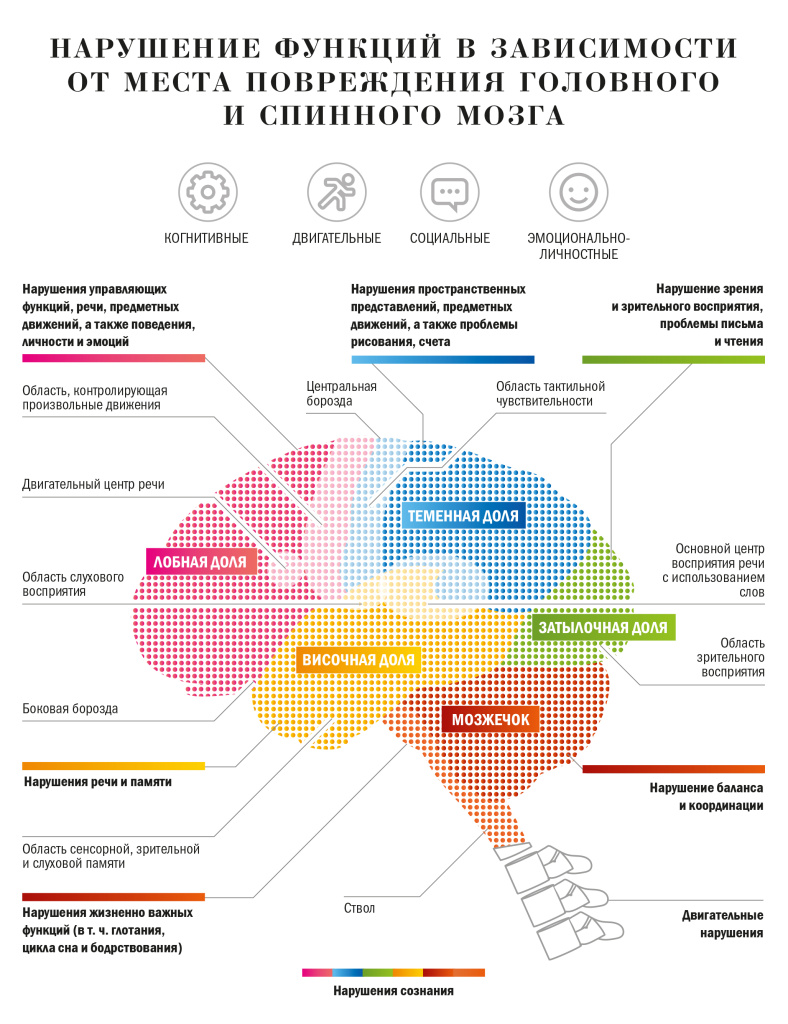
Источник: по данным НИИ НДХиТ ДЗМ
Очень хороший эффект у обездвиженных пациентов дают пневмоботинки. Технология пришла к нам из космической медицины, перед которой стояла задача помочь космонавтам быстрее встать на ноги после длительного пребывания в невесомости. При помощи компрессии воздуха они имитируют естественные ходьбу, бег или быструю ходьбу, дают опорную нагрузку, оказывают рефлекторное воздействие на ступни и тренируют конечности. Буквально на вторые сутки мы видим уменьшение отека после операции на нижней конечности в результате перелома.
Определенную опорную нагрузку и необходимые движения в конечностях у лежачих пациентов мы обеспечиваем с помощью многофункционального прикроватного аппарата двигательной механотерапии, без которого реабилитация на раннем этапе у тяжелых пациентов невозможна. В этот период расширяются задачи и у специалистов психолого-педагогической службы, которые начинают работать с нарушениями сознания, высших психических и когнитивных функций, стрессовыми расстройствами и пр.
Третий подэтап проходит на специализированных хирургических койках. Как только пациент высажен в коляску и у него уменьшилась спутанность сознания, его переводят в общую палату специализированного отделения. Основными задачами здесь являются тренировка физической и психической активности, адаптация к нагрузкам на основе толерантности, тренировка правильных движений, снижение спастики, постуральный контроль, улучшение статического и динамического контроля позы, ходьбы, подбор технических средств реабилитации, решение когнитивных, психологических, психических проблем, работа с семьей.
Перед началом активной реабилитации проводится детальная диагностика с использованием средств и методов нейровизуализации, нейрофункциональной диагностики, тестовых заданий для определения возможного прогноза восстановления поврежденных органов и систем, особенно мозга. Только после этого определяется объем, средства и методы реабилитации.
Для большинства наших пациентов, к счастью, первым этапом все и заканчивается. По окончании лечения в стационаре они полностью восстанавливаются и нуждаются время от времени лишь в наблюдении, возможно — в кратковременных курсах реабилитации в амбулаторных условиях по месту жительства.
Однако часть детей с тяжелыми черепно-мозговыми, спинальными, минно-взрывными, сочетанными травмами будет нуждаться в последующем этапах реабилитации. Эти дети в большинстве своем остаются маломобильными, у них сохраняются двигательные, когнитивные, психические проблемы, не восстановлено сознание, имеются проблемы с питанием, восстановлением функций тазовых органов, с дыханием, глотанием и пр. Некоторые из них еще нуждаются в этапном хирургическом лечении. Таких детей невозможно перевести ни в один реабилитационный центр, где отсутствует реанимация. Это обусловило необходимость создания благотворительного фонда содействия в оказании медико-социальной и реабилитационной помощи детям с тяжелой травмой и ее последствиями (Фонд детского доктора Рошаля), который был создан на базе НИИ неотложной детской хирургии и травматологии в конце 2013 года. Именно так решается проблема с реабилитацией таких сложных пациентов в большинстве стран мира.
Самое важное для восстановления время
Тяжелая травма/нейротравма, с которой нам приходится иметь дело, — это, с одной стороны, значительные анатомические повреждения (связок, мышц, нервов, сосудов, костей, позвоночника, головного и спинного мозга), а с другой — целый ряд сложных многоуровневых патологических реакций. Это ишемический метаболический каскад, вызывающий спазм сосудов, нарушение кровотока, массивный выброс нейромедиаторов, потеря АТФ клетками, белка, азота, ацидоз, апаптоз, гибель клеток, а также воспалительный каскад, запускающий системный воспалительный ответ и эндогенную интоксикацию. Меняется тканевой метаболизм, развивается гипоксия, окислительный стресс. На это все накладывается непосредственная травма ЦНС, которая вызывает те или иные нарушения в зависимости от части мозга, которая повреждена. Если поврежден ствол, значит, могут быть проблемы с дыханием, работой сердца, мы можем не снять пациента с ИВЛ. Если произошло кровоизлияние или ушиб в затылочную область, мы ожидаем нарушений со стороны зрительного анализатора, если в лобной области — будут проблемы с поведением, речью, и так далее.

Задача реабилитологов — не дать развиться осложнениям, сохранить мозг, органы и системы в рамках первичного повреждения, не допустить, чтобы состояние пациентов ухудшилось. Фото: НИИОЗММ ДЗМ
А дальше ребенок из комы выходит в сниженное сознание с утраченным навыком глотания. Его нужно пробуждать, восстанавливать высшие психические, когнитивные функции, разрабатывать мышцы, суставы, чтобы не было спастики и контрактур, работать над обезболиванием. Его надо правильно кормить, иначе он резко начнет терять вес, атрофируются мышцы. 14-летний подросток при неправильном кормлении может потерять за месяц до 30–40 кг веса, а еще через месяц будет минус 50 кг. К сожалению, к нам такие дети ежегодно поступают из регионов России.
Самые важные для восстановления ребенка после тяжелой травмы первые три месяца. В этот период у ребенка самая высокая возможность спонтанного восстановления, когда его организм начинает приспосабливаться к новым условиям, и не нужно ему мешать в этом, надо только очень корректно направить в нужную сторону. Здесь важно не упустить время.
В реабилитации ребенка мы должны прежде всего ориентироваться на его онтогенетическое развитие — на то, что он умел делать до той беды, которая с ним приключилась. Мы ставим перед собой задачу дойти до этого уровня, перешагнуть и развивать его дальше. И здесь восстанавливаться быстрее будет подросток, нежели грудной младенец, так как он уже один раз прошел свой путь, приобрел навыки, умения, у него сохраняется нервно-мышечная память: вспомнить в этой ситуации легче, чем обучиться с нуля. Поэтому мы идем в реабилитации детей с тяжелой нейротравмой от простых рефлексов к установкам и автоматизму, от позы эмбриона — к ходьбе.
Каждый вид травмы, а особенно нейротравмы, требует особого подхода. У нас сформированы разные реабилитационные команды, специализирующиеся по направлениям: повреждения головного, спинного мозга, скелетные травмы, острая хирургическая патология, раны и раневая инфекция. Порой одним пациентом занимается до сорока человек. Наши сотрудники наработали много инновационных технологий в рамках мультидисциплинарного медико-конвергентного подхода.
Что касается оборудования, то у нас очень хорошая оснащенность. Буквально под каждый вдох, под каждое движение. Неоднократно наши зарубежные коллеги из Германии, Великобритании, других стран, посещавшие клинику, отмечали высокий уровень оснащенности и качества оказания реабилитационной помощи. Однако в деле реабилитации важнее любой аппаратуры специалист, который ею управляет, который разрабатывает методологию восстановления при разных видах травм с учетом двигательных, физических, психических особенностей пациента.
Разработанная и функционирующая в институте медико-конвергентная модель реабилитации детей с тяжелой травмой базируется на алгоритме принятия врачебных решений, что позволяет нам оказывать качественную реабилитационную помощь.
Родители должны стать членами команды
Наша задача — не дать развиться осложнениям, сохранить мозг, органы и системы в рамках первичного повреждения, не допустить, чтобы состояние пациентов ухудшилось. Занимаясь с пациентом, мы должны одновременно развивать двигательные, когнитивные функции, решать психолого-педагогические задачи, сохраняя при этом четкий баланс. Это сложная методическая работа мультидисциплинарной команды, полноценными членами которой должны стать и родители. К сожалению, так бывает не всегда. Первые пять дней они находятся в шоке, в прострации, думают: «Сейчас ребенок выйдет из реанимации, ему сделают операцию, он быстро восстановится, и все будет по-старому». Однако по-старому, к сожалению, уже не будет, но принятие ситуации бывает далеко не сразу. Нужно подготовить родителей, зарядить их на долгосрочное сотрудничество. Этим занимаются наши психологи, проходя весь цикл периодизации горя. Если родители не станут членами нашей команды, то восстановление будет хуже, чем возможно.
КОНТЕНТ СЕРВИСА KIDS REHАB ВКЛЮЧАЕТ ДИСТАНЦИОННЫЙ МОНИТОРИНГ, ДИСТАНЦИОННУЮ ТЕЛЕРЕАБИЛИТАЦИЮ, ВИДЕОФИЛЬМЫ, ШКОЛЫ, ИНТЕРВЬЮ ПО ВСЕМ ВОПРОСАМ ТРАВМ У ДЕТЕЙ ДЛЯ СПЕЦИАЛИСТОВ И РОДИТЕЛЕЙ
Еще один важный момент — родители должны доверять врачам и не предпринимать каких-либо самостоятельных действий, не обсудив их со специалистами. К счастью, две трети родителей становятся членами реабилитационной команды, идет совместное обсуждение, принятие решений, выполнение назначений специалистов команды. Уходя домой после первого курса реабилитации, они четко выполняют рекомендации и возвращаются на повторный курс со значительными достижениями. Однако около 13% родителей категорически отказываются забирать детей домой, несмотря на рекомендации специалистов до следующего курса реабилитации дать ребенку отдохнуть, вернуться в домашнюю обстановку, расширить круг общения, которое очень важно для него. Они начинают ребенка перевозить из одного реабилитационного центра в другой без отдыха и какой-либо преемственности, а когда возвращаются через 2,5–3 месяца на курс реабилитации в институт, то все, что было достигнуто на первом курсе, оказывается полностью потерянным, а ребенок истощен из-за непрекращающихся нагрузок без учета толерантности к ним. Больше не значит лучше.

Важнее любой аппаратуры в деле реабилитации специалист, который ею управляет. Он разрабатывает методологию восстановления с учетом двигательных, физических, психических особенностей пациента. Фото: НИИОЗММ ДЗМ
Платформа Kids Rehаb
Для того чтобы избежать таких ситуаций и не оставлять родителей один на один со своими проблемами дома, оказать им поддержку, а также проводить мониторинг состояния ребенка, выписываемого из стационара домой, нами был разработан многофункциональный телеподдерживающий сервис Kids Rehаb (www.kidsrehab.online). Контент этого сервиса включает четыре блока: дистанционный мониторинг, дистанционная телереабилитация, две библиотеки с видеофильмами, школами, интервью по всем мультидисциплинарным вопросам травм у детей для специалистов и родителей. Перед выпиской из стационара реабилитолог прикрепляет родителей пациента к данной системе, и ребенок остается под контролем. Реабилитолог назначает в системе мультидисциплинарную команду, которая будет осуществлять мониторинг и при необходимости либо проводить дистанционную реабилитацию, либо корректировать рекомендации. Родители с определенной заданной частотой отвечают на вопросы размещенных на платформе опросников, на основании чего формируется тепловая карта, по которой контролируется состояние пациента и определяется необходимость каких-либо действий.
Наши врачи подготовили советы родителям на все случаи жизни: как ухаживать за кожей ребенка, чтобы не было пролежней, чем и как кормить через гастростому, как восстановить глотание, как оформить инвалидность ребенку, как получить льготные лекарства и т. д.
Третий этап медицинской реабилитации
В нашем институте есть санаторное отделение. Кроме того, в Москве имеется 12 детских санаториев. Однако раньше эти санатории были рассчитаны в большинстве своем на детей дошкольного и раннего школьного возраста. Дети там лежали по три недели без родителей и в основном просто отдыхали как в детском лагере. Лечебные процедуры были на минимуме — такая система существовала многие десятилетия. В 2017 году мы поставили перед собой задачу по реорганизации детских санаториев системы Департамента здравоохранения города Москвы. Первым делом собрали аргументы и доказали, что санатории нужны именно как лечебно-медицинские для детей с соответствующими показаниями. Также уменьшили срок пребывания детей, двухнедельный срок для реабилитации — оптимальный для санатория. Ребенок за это время не успевает устать от интенсивных реабилитационных процедур, не истощается. Кроме того, в санатории стали выдавать путевки более тяжелым детям, причем предложили размещать их вместе с родителями.
Открытие санаториев в обновленном формате задержалось из-за ковида, это время мы посвятили разработке методических рекомендаций, оснащению санаториев, подготовке специалистов, в том числе педагогов и психологов. Как только кончился локдаун, санатории заработали. Часть из них стала принимать детей, перенесших ковид, и мы уже получаем хвалебные отзывы от родителей. Наше санаторное отделение стало составной частью реабилитационной службы института. В нем дети с последствиями среднетяжелых травм получают комплексное реабилитационное лечение. С получением лицензии на оказание реабилитационной помощи санаторное отделение сможет проводить второй этап реабилитации.
Конечно же, у нас есть потребность открытия дополнительного коечного фонда для реабилитации самых тяжелых наших пациентов. Не все медорганизации готовы брать таких детей на реабилитацию, к тому же иногда параллельно с их реабилитацией приходится решать и хирургические проблемы, поскольку дети с тяжелыми нейротравмами, сочетанными травмами требуют нахождения в одних руках. Надеемся, что и эту проблему мы сможем решить.